
Behandlung des Normaldruckhydrocephalus (NPH)
Die Behandlung und der Verlauf von Normaldruckhydrocephalus (NPH) sind sehr individuell. Zwar gilt NPH als nicht heilbar, jedoch kann die Implantation eines Shuntsystems die typischen Symptome (Gangunsicherheit, kognitive Einschränkungen und Inkontinenz) deutlich verbessern.1
Viele Betroffene fragen sich: Wie hoch ist die Lebenserwartung einer Person mit Normaldruckhydrocephalus? Hierfür gibt es keine pauschale Antwort, da die Prognose von vielen Faktoren abhängt – und auch von anderen als allein vom NPH. Studien zeigen jedoch eindeutig: Je früher ein NPH diagnostiziert und behandelt wird, desto höher ist die Chance auf eine Verbesserung der Symptome und damit der Lebensqualität.2
Wie wird NPH behandelt?
Die Standardtherapie ist ein Shuntsystem, das überschüssiges Hirnwasser ableitet. Es gibt zwei Arten der Ableitung:
- VP‑Shunts (ventriculo-peritoneal): Ableitung aus den Hirnkammern in den Bauchraum.
- LP‑Shunts (lumbo-peritoneal): Ableitung aus dem Lumbalkanal, der mit den Ventrikeln verbunden ist.
VP‑Shunts werden in Europa und Nordamerika am häufigsten verwendet, LP‑Shunts vor allem in Japan.3,4 Welche Methode sinnvoll ist, muss von Patient*in zu Patient*in individuell entschieden werden.
Medikamentöse Behandlungen für NPH werden immer wieder gefordert – bis jetzt gibt es jedoch keine geeignete und verfügbare Alternative zur Implantation eines Shuntsystems.

Für den Behandlungserfolg entscheidend sind:
Schwere der NPH‑Symptome
Ergebnisse funktioneller Tests (z.B. Spinal Tap Test)
- Begleitende neurologische Erkrankungen
Grundsätzlich lässt sich sagen, je früher NPH diagnostiziert wird, desto höher ist die Chance auf eine erfolgreiche Behandlung.2 Deshalb ist eine frühzeitige Diagnose sehr wichtig.
Nachsorge
Die Zeit nach einer OP – besonders im Alter – lässt sich nicht pauschal voraussagen. Häufig erfolgt die physiotherapeutische Mobilisation aber schon am ersten Tag nach der OP. Einige Tage später wird der Shunt meist per CT oder MRT kontrolliert. Die Entlassung folgt üblicherweise nach 4–7 Tagen.
Fieber in den ersten Wochen nach der OP sollte immer ärztlich abgeklärt werden, da es auf eine Infektion hinweisen kann.
Regelmäßige ärztliche Kontrollen sind wichtig, um mögliche Spätfolgen oder Funktionsstörungen – z. B. Verstopfung einzelner Shuntkomponenten – früh zu erkennen. Obwohl die Shuntimplantation eine sehr wirksame Therapie sein kann, können in manchen Fällen weiterhin Probleme auftreten. Dies kann auch mit anderen vorliegenden neurologischen Erkrankungen zusammenhängen.

Ventile
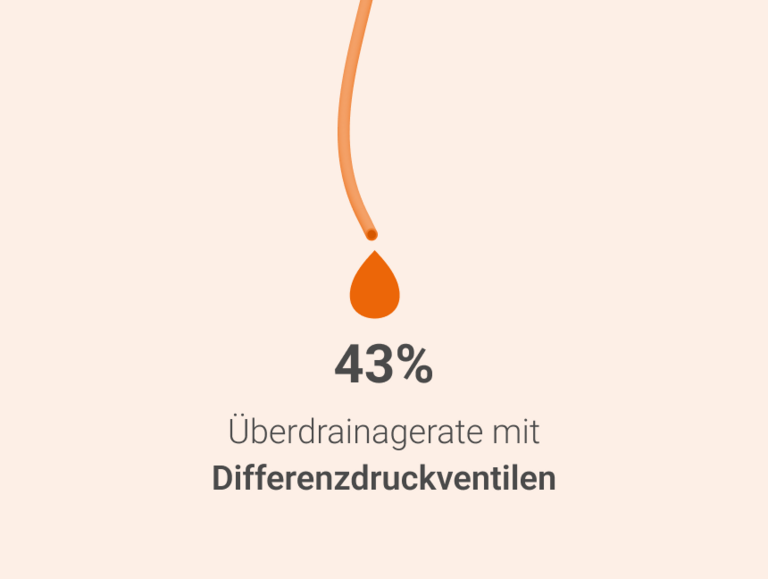
Das Ventil ist das Herzstück des Ableitungssystems – es bestimmt, wieviel Hirnwasser abgeleitet wird. Es öffnet automatisch, sobald ein bestimmter Druck überschritten wird und lässt so lange Hirnwasser abfließen, bis der Druck wieder unter diesen Wert fällt. Gravitationsventile können so die Wahrscheinlichkeit von Überdrainage-Komplikationen signifikant reduzieren.5
Reservoir
Ein Reservoir ermöglicht z. B. die Entnahme von Liquor, Druckmessungen oder Funktionskontrollen des Systems.
Gravitationsventile von MIETHKE bestehen aus zwei Ventileinheiten und berücksichtigen zusätzlich zum Hirndruck die Lage von Patient*innen und den Druckunterschied, der dadurch entsteht.
Im Liegen:
Die Ableitung wird ausschließlich über die Differenzdruckeinheit gesteuert.
Im Sitzen oder Stehen:
Die Ableitung wird durch das Zusammenspiel von Gravitations- und Differenzdruckeinheit gesteuert. Durch den Höhenunterschied zwischen Kopf und Bauchraum entsteht ein hydrostatischer Druck, der ohne einen höheren Öffnungsdruck zu einer ungewollten Überdrainage führen könnte - also dazu, dass zu viel Hirnwasser abgeleitet wird. Die Gravitationseinheit erhöht deshalb automatisch den Öffnungsdruck, sobald sich Patient*innen aufrichten.

Mobilität und Aktivitätsmuster verändern sich oft im Alter, verstellbare Gravitationsventile bieten Flexibilität. Ärzt*innen können den Öffnungsdruck einfach anpassen – ohne erneuten chirurgischen Eingriff.
Neueste Ventilgenerationen verfügen über einen Active Lock Mechanismus. Dieser verhindert, dass sich der eingestellte Öffnungsdruck versehentlich durch externe Magnetfelder verändert – etwa bei: Smartphones, Kopfhörern oder anderen Magneten im Alltag.

We Understand the Gravity of the Situation
Hinter jeder technischen Lösung steht bei uns die Überzeugung, dass Verantwortung, Präzision und Empathie untrennbar zusammengehören. Genau diese Haltung spiegelt sich in unserer Arbeit – jeden Tag!
Wir entwickeln innovative Lösungen für Menschen mit Hydrocephalus – mit tiefem Verständnis für ihre Herausforderungen und die Anforderungen klinischer Versorgung. Durch enge Partnerschaften mit Ärzt*innen und dem Einsatz präziser Gravitationstechnologie arbeiten wir daran, die Behandlung sicherer, verlässlicher und langfristig erfolgreicher zu machen.
Our Strong Partner in Neurosurgery:
Referenzen
1. Kuser F, Dias SF, Stieglitz LH. Long-Term Follow-up in Idiopathic Normal Pressure Hydrocephalus-Towards a more Comprehensive Disease Outcome. (2025) World neurosurgery, 204, 124532. https://doi.org/10.1016/j.wneu.2025.124532
2. Andrén K, Wikkelsø C, Hellström P, et al. Early shunt surgery improves survival in idiopathic normal pressure hydrocephalus. (2021) European journal of neurology, 28(4), 1153–1159. https://doi.org/10.1111/ene.14671
3. Luciano MG, Williams MA, Hamilton MG, et al. PENS Trial Investigators and the Adult Hydrocephalus Clinical Research Network. A Randomized Trial of Shunting for Idiopathic Normal-Pressure Hydrocephalus. (2025) The New England journal of medicine, 393(22), 2198–2209. https://doi.org/10.1056/NEJMoa2503109
4. Kazui H, Miyajima M, Mori E, Ishikawa M, & SINPHONI-2 Investigators Lumboperitoneal shunt surgery for idiopathic normal pressure hydrocephalus (SINPHONI-2): an open-label randomised trial. (2015) The Lancet. Neurology, 14(6), 585–594. https://doi.org/10.1016/S1474-4422(15)00046-0
5. Lemcke J, Meier U, Müller C, et al. Safety and efficacy of gravitational shunt valves in patients with idiopathic normal pressure hydrocephalus: a pragmatic, randomised, open label, multicentre trial (SVASONA). (2013) Journal of neurology, neurosurgery, and psychiatry, 84(8), 850–857. https://doi.org/10.1136/jnnp-2012-303936


